DANS LE CAS du pied diabétique, l’infection est en règle secondaire à une plaie cutanée. Les traumatismes liés aux chaussures en sont une des premières causes. Le diagnostic de l’infection est clinique. Celle-ci constitue une catastrophe épidémiologique (1). En effet, un ulcère du pied survient chez environ 15 % des diabétiques au cours de leur vie. Leur incidence au cours du diabète de type II est de 7 % selon l’étude ENTRED. De plus, le risque relatif de décès lié à une plaie est de 2,7 et le risque de récidive de 70 %. Enfin, 50 % des amputations sont réalisées chez des diabétiques, qui représentent 3 à 4 % de la population, et une fois sur deux une nouvelle amputation est réalisée dans les cinq ans. Le pied diabétique infecté constitue ainsi au total la première cause d’hospitalisation pour infection chez les patients diabétiques, mais aussi la première cause d’amputation de jambe non traumatique.
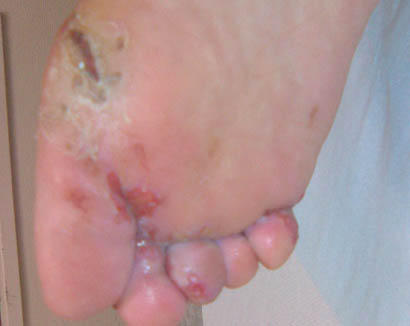
Ulcérations liées à un port de chaussure mal adaptée chez un diabétique de type 1 avec neuropathie sensitive sévère.
Classifications
La classification des plaies de l’Université du Texas, facile à utiliser, constitue la référence. Elle comporte 4 grades en fonction de la profondeur de la plaie et 4 stades selon la présence ou non d’une infection ou d’une artériopathie.
Une classification complémentaire a été définie dans le Consensus International sur le Pied Diabétique Infecté. Elle comporte 4 grades, de l’absence d’infection au sepsis sévère. Une démarche pragmatique peut, plus simplement, conduire à distinguer les infections ne mettant pas en jeu le pronostic de la jambe, celles qui le mettent en jeu et enfin celles qui mettent en jeu le pronostic vital.
Démarche
Une démarche diagnostique s’impose au niveau ostéoarticulaire et au niveau neuropathique.
En cas de suspicion d’ostéite, la radiographie, à demander en première intention et à renouveler en cas de doute, peut être complétée, si elle reste douteuse, par l’IRM, qui semble supérieure à la scintigraphie.
Le dépistage de l’atteinte neuropathique fait appel au test au monofilament, qui objective la perte de sensibilité du pied, ainsi qu’à l’électromyogramme.
L’évaluation de l’état artériel est fondée sur la clinique et les examens complémentaires. Il faut en particulier palper les pouls et ausculter les trajets vasculaires. La mesure de l’index de pression systolique (IPS) doit être systématiquement effectuée chez tous les diabétiques. La mesure de la pression systolique au gros orteil (PSGO), disponible dans des centres spécialisés, est presque toujours réalisable chez les diabétiques. La mesure transcutanée de la pression en oxygène (TcPO2) renseigne sur la sévérité de l’ischémie cutanée et les chances de cicatrisation.
Résistances bactériennes fréquentes.
Les germes en cause dans les ostéites du pied chez les diabétiques sont souvent multirésistants, avec une prédominance nette du staphylocoque doré. Le traitement médical, amené à prendre une place croissante dans la prise en charge, implique la réalisation de prélèvements à visée bactériologique de qualité. Le pronostic de ces infections, qui reste encore très sombre (taux élevé d’amputation et risque de nouvelle infection) pourrait être amélioré en renforçant les mesures de prévention (2). Le traitement est probabiliste dans la plupart des cas.
Ostéoarthrites : prise en charge obligatoirement multidisciplinaire.
Il est indispensable d’optimiser l’équilibre glycémique et le recours à l’insuline administrée à la pompe est habituel en phase aiguë. L’expertise vasculaire est concomitante et si une revascularisation est décidée, elle doit être pratiquée sans délai. En ce qui concerne l’ostéoarthrite le traitement est volontiers médico-chirurgical, en évitant autant que possible la mise en place d’implants. Il s’agit d’infections ostéoarticulaires complexes pour lesquelles chaque dossier doit être discuté lors de réunions de concertation pluridisciplinaires (RCP) dans le cadre des centres de référence récemment mis en place.
Une prévention fondée avant tout sur l’éducation thérapeutique.
L’éducation thérapeutique, enfin, est fondamentale. Elle doit s’adresser aux patients et à leur entourage. Les messages doivent être pratiques et adaptés. Ils portent sur la prise de conscience de la perte de sensibilité, d’une mauvaise vascularisation et du dépistage précoce des lésions à risque ? L’auto-examen des pieds doit être expliqué, le chaussage doit être non traumatisant et l’hygiène et l’entretien des pieds, rigoureux, porte sur les ongles, l’hyperkératose et les mycoses. Cette éducation thérapeutique est complétée par l’éducation des soignants. Un chaussage de qualité et des orthèses plantaires adaptées sont des éléments essentiels de la prévention.
* Dr Jean-Paul Brion, service des maladies infectieuses, CHU, Grenoble.
Liens d’intérêt Dr Jean-Paul Brion : Laboratoires Pfizer (bourse recherche concernant un complément à un PHRC)
Références
(1) Recommandations pour la pratique clinique Prise en charge du pied diabétique infecté. Med Mal Infect. 2007;37(1) :1-13.
(2) Couret G, Desbiez F, Thieblot P, et al. Émergence des infections monomicrobiennes à staphylocoque doré méticilline-résistant dans les ostéites du pied diabétique: Étude rétrospective de 48 cas. Presse Med. 2007;36(6 Pt 1):851-8.


Article précédent
Les dangers de la souffrance artérielle
Article suivant
Diabète : une amputation toutes les trente secondes
Le prélèvement biologique mycologique doit être systématique
Spondylarthropathies : avant tout des talalgies
Métarsalagies bilatérales : penser à la PR
Une goutte dans un café
Des pieds nus sur de la terre rouge
Les dangers de la souffrance artérielle
Infection : une catastrophe épidémiologique
Diabète : une amputation toutes les trente secondes
CCAM technique : des trous dans la raquette des revalorisations
Dr Patrick Gasser (Avenir Spé) : « Mon but n’est pas de m’opposer à mes collègues médecins généralistes »
Congrès de la SNFMI 2024 : la médecine interne à la loupe
La nouvelle convention médicale publiée au Journal officiel, le G à 30 euros le 22 décembre 2024